
你可能每天都在用它炒菜、拌面、调汤,却不知道这种看似普通的厨房调料,正悄悄干扰你的胰岛功能。

近年来,临床门诊中越来越多的2型糖尿病患者,在排除遗传、肥胖等常见因素后,饮食调查总指向同一个高频摄入物——精制植物油中的高比例ω-6多不饱和脂肪酸。
这类油脂广泛存在于大豆油、玉米油、葵花籽油等常见食用油中,尤其在高温烹饪后,其氧化产物对胰岛β细胞具有明确毒性。
胰岛β细胞是人体内唯一能合成和分泌胰岛素的细胞,一旦受损,血糖调节能力将不可逆地下降。
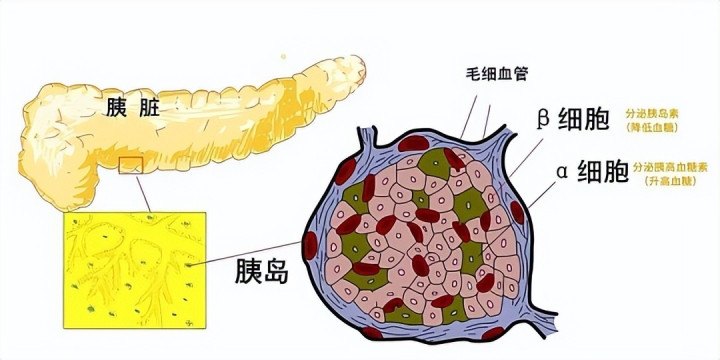
早期胰岛功能损伤往往无明显症状,仅表现为餐后血糖轻微升高、空腹胰岛素水平异常或糖耐量试验延迟恢复。
很多人误以为是“最近吃多了”“压力大”,殊不知,日复一日的烹饪用油习惯,正在慢性侵蚀这一精密内分泌系统。
2023年《中华内分泌代谢杂志》发表的一项横断面研究显示,在每日摄入超过30克大豆油的人群中,胰岛β细胞功能指数(HOMA-β)平均下降18.7%,且与摄入年限呈正相关。

更令人警惕的是,这类油脂在反复加热后产生的醛类化合物(如4-羟基壬烯醛),可穿透细胞膜,直接攻击线粒体DNA,导致β细胞能量代谢紊乱,甚至启动凋亡程序。这并非危言耸听,而是有明确分子机制支撑的病理过程。
我们常把糖尿病归咎于“糖吃多了”,但真正伤胰岛的,往往是那些看不见的“隐形杀手”。比如,一盘用大豆油爆炒的青菜,看似清淡,实则油脂在高温下已发生深度氧化。
反复煎炸后的油脂中,反式脂肪酸和极性聚合物含量可飙升至安全限值的5倍以上。
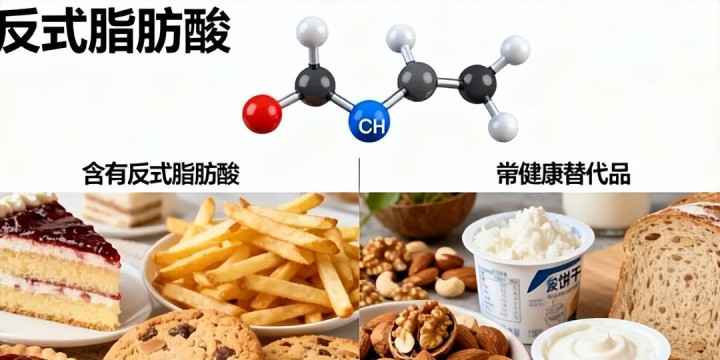
这些物质进入血液后,会激活体内炎症通路,尤其是NF-κB信号通路,引发慢性低度炎症,而胰岛正是这场“无声火灾”的重灾区。
临床上,不少患者空腹血糖尚在正常范围,但C肽释放曲线已出现峰值延迟、平台期缩短,提示胰岛储备功能提前衰竭。
这种“隐匿性胰岛损伤”若不及时干预,3–5年内很可能进展为显性糖尿病。更值得警惕的是,胰岛长期处于氧化应激状态,可能增加胰腺局部微环境突变风险。
虽然目前尚无直接证据表明食用油与胰腺癌存在因果关系,但慢性炎症确实是多种消化道肿瘤的共同土壤。
那么,如何判断自己是否已受其害?除了常规体检中的空腹血糖、糖化血红蛋白外,建议40岁以上人群,尤其是有家族史或腰围超标者,加做口服葡萄糖耐量试验联合胰岛素/C肽释放试验。
这项检查能精准捕捉胰岛功能的早期衰退,比单纯看血糖数值更有预警价值。

改变用油习惯,是保护胰岛最直接有效的手段。首先,彻底停用反复加热的剩油——很多家庭为了“节约”,把炸过东西的油滤一滤继续炒菜,殊不知此时油脂已高度劣变。
其次,减少大豆油、玉米油、葵花籽油的使用频率。这些油本身并非“毒药”,问题在于现代人摄入的ω-6与ω-3脂肪酸比例严重失衡,普遍高达15:1甚至20:1,而理想比例应接近4:1。
长期高ω-6摄入会促进前列腺素E2合成,加剧胰岛局部炎症反应。

推荐优先选择特级初榨橄榄油、山茶油或高油酸葵花籽油用于凉拌或低温烹饪。若需高温爆炒,可选用烟点较高的精炼花生油或米糠油,但务必控制单次用量不超过15克(约一汤匙)。
更重要的是,每周至少安排3天“无油日”,采用蒸、煮、炖、焯等烹调方式,让胰岛获得喘息之机。
有人问:“那动物油呢?猪油是不是更安全?”其实,饱和脂肪虽不易氧化,但过量摄入会升高低密度脂蛋白胆固醇,间接影响胰岛微循环。
关键不在“动”或“植”,而在油脂的新鲜度、加工方式与摄入总量。即便是橄榄油,若开封后暴露在光热下超过3个月,也会产生过氧化物,同样有害。

不妨把胰岛想象成一座精密的化工厂,每天要处理大量“血糖原料”。
如果输送进来的不是清洁燃料,而是掺杂了锈渣和杂质的劣质油,机器迟早会卡顿、生锈、停摆。胰岛β细胞几乎没有再生能力,一旦损失,几乎无法弥补。因此,预防远胜于治疗。
对于已经出现胰岛功能减退的人群,除调整用油外,可考虑在医生指导下使用二甲双胍。该药不仅能改善胰岛素敏感性,近年研究还发现其具有轻度抗氧化作用,可减轻β细胞氧化负担。
但切记,药物只是辅助,真正的“解药”藏在厨房里。
回望三十年前,中国人均食用油消费量不足10公斤/年,如今已突破30公斤,其中精炼植物油占比超80%。
技术进步让我们告别了“油荒”,却也带来了新的健康陷阱。厨房里的那瓶油,或许比甜饮料更值得警惕。它无声无息,却日积月累地改写我们的代谢命运。
别等到体检单上出现“糖尿病”三个字才后悔。从今天起,换一瓶油,少一次煎炸,给胰岛一个清净的环境。身体不会说话,但它记得你每一次的选择。

[1]李静,王伟,张丽华,等.膳食ω-6/ω-3脂肪酸比例与2型糖尿病胰岛β细胞功能的相关性研究[J].中华内分泌代谢杂志,2023,39(5):412-417.
[2]陈志强,刘芳,黄晓明,等.高温加热植物油氧化产物对胰岛β细胞线粒体功能的影响[J].中国糖尿病杂志,2024,32(2):145-150.
[3]国家食品安全风险评估中心.中国居民食用油消费与健康风险评估报告(2025年版)[R].北京:人民卫生出版社,2025.
